A medula óssea é o tecido esponjoso dentro de alguns dos ossos do corpo, incluindo os ossos do quadril e da coxa. A medula óssea contém células imaturas, chamadas células-tronco.
Muitas pessoas com câncer no sangue, como leucemia e linfoma, anemia falciforme e outras doenças potencialmente fatais, dependem de transplantes de medula óssea ou de sangue do cordão para sobreviver.
Medula óssea e células sanguíneas saudáveis são necessárias para viver. Quando a doença afeta a medula óssea, de modo que ela não pode mais funcionar efetivamente, um transplante de medula óssea ou de sangue do cordão umbilical pode ser a melhor opção de tratamento; para alguns pacientes, é a única cura potencial.
Fatos rápidos sobre a medula óssea
Aqui estão alguns pontos importantes sobre a medula óssea. Mais detalhes estão no artigo principal.
- A medula óssea produz 200 bilhões de novos glóbulos vermelhos todos os dias, juntamente com glóbulos brancos e plaquetas.
- A medula óssea contém células-tronco mesenquimais e hematopoiéticas.
- Cerca de 10.000 pessoas nos EUA são diagnosticadas a cada ano com doenças que exigem transplantes de medula óssea.
- Várias doenças representam uma ameaça para a medula óssea e impedem a medula óssea de transformar células-tronco em células essenciais.
O que é medula óssea?
A medula óssea é um tecido macio e gelatinoso que preenche as cavidades medulares, os centros dos ossos. Os dois tipos de medula óssea são medula óssea vermelha, conhecida como tecido mielóide, e medula óssea amarela ou tecido adiposo.1
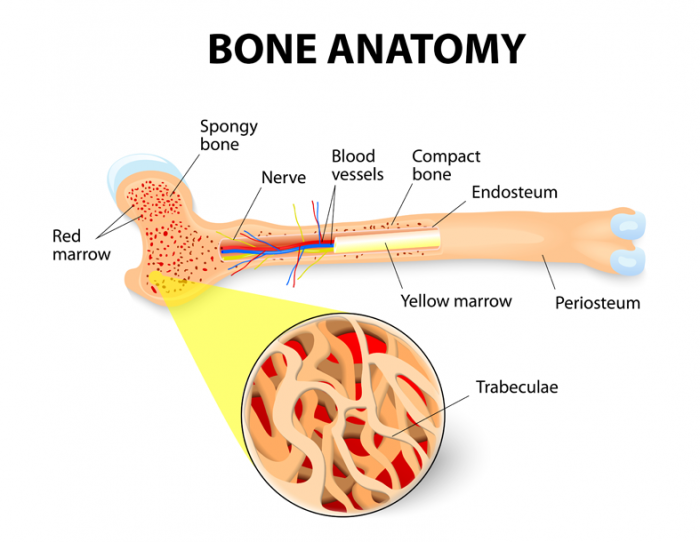
Ambos os tipos de medula óssea são enriquecidos com vasos sanguíneos e capilares.2
A medula óssea produz mais de 200 bilhões de novos glóbulos por dia.8 A maioria das células sangüíneas do corpo se desenvolve a partir de células da medula óssea.5
Células-tronco da medula óssea
A medula óssea contém dois tipos de células-tronco, mesenquimais e hematopoiéticas.
A medula óssea vermelha consiste em um tecido fibroso delicado, altamente vascular, contendo células-tronco hematopoiéticas. Estas são células-tronco formadoras de sangue.
Medula óssea amarela contém células-tronco mesenquimais, também conhecidas como células estromais da medula. Estes produzem gordura, cartilagem e osso.4
As células-tronco são células imaturas que podem se transformar em vários tipos diferentes de células.
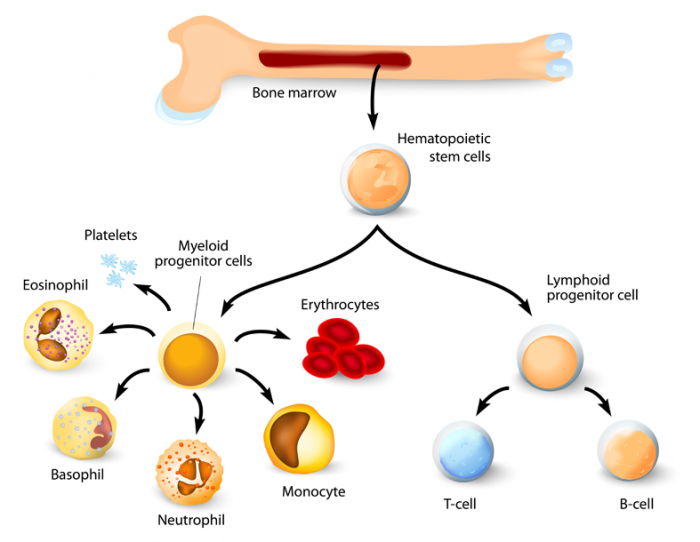
As células estaminais hematopoiéticas na medula óssea dão origem a dois tipos principais de células: linhagens mielóides e linfóides. Estes incluem monócitos, macrófagos, neutrófilos, basófilos, eosinófilos, eritrócitos, células dendríticas e megacariócitos ou plaquetas, bem como células T, células B e células assassinas naturais.
Os diferentes tipos de células-tronco hematopoiéticas variam em sua capacidade regenerativa e potência.
Alguns são multipotentes, oligopotentes ou unipotentes, conforme determinado por quantos tipos de células eles podem criar.
As células-tronco hematopoiéticas pluripotentes têm as seguintes propriedades:
- Renovação: Eles podem reproduzir outra célula idêntica a eles mesmos.
- Diferenciação: eles podem gerar um ou mais subconjuntos de células mais maduras.
O processo de desenvolvimento de diferentes células sanguíneas a partir dessas células-tronco pluripotentes é conhecido como hematopoiese.11
São essas células-tronco que são necessárias no transplante de medula óssea.
As células-tronco se dividem constantemente e produzem novas células. Algumas novas células permanecem como células-tronco e outras passam por uma série de estágios de maturação, como células precursoras ou blásticas, antes de se tornarem células sanguíneas formadas ou maduras. As células-tronco se multiplicam rapidamente para produzir milhões de células sanguíneas por dia.10
As células do sangue têm um tempo de vida limitado. Isso é em torno de 100-120 dias para os glóbulos vermelhos. Eles estão constantemente sendo substituídos. A produção de células-tronco saudáveis é vital.
Os vasos sangüíneos agem como uma barreira para impedir que células sanguíneas imaturas saiam da medula óssea.
Apenas as células sanguíneas maduras contêm as proteínas de membrana necessárias para se ligarem e atravessarem o endotélio dos vasos sanguíneos. As células-tronco hematopoiéticas podem atravessar a barreira da medula óssea. Estes podem ser colhidos de sangue periférico ou circulante.
As células-tronco formadoras de sangue na medula óssea vermelha podem se multiplicar e amadurecer em três tipos significativos de células sanguíneas, cada uma com seu próprio trabalho:
- Os glóbulos vermelhos (eritrócitos) transportam oxigénio pelo corpo
- Os glóbulos brancos (leucócitos) ajudam a combater infecções e doenças. Os glóbulos brancos incluem os linfócitos – a pedra angular do sistema imunológico – e as células mieloides que incluem granulócitos: neutrófilos, monócitos, eosinófilos e basófilos.
- As plaquetas (trombócitos) ajudam na coagulação após a lesão. As plaquetas são fragmentos do citoplasma dos megacariócitos, outra célula da medula óssea.
Uma vez maduras, essas células sanguíneas se movem da medula para a corrente sanguínea, onde realizam importantes funções necessárias para manter o corpo vivo e saudável.7
Células-tronco mesenquimais são encontradas na cavidade da medula óssea. Eles se diferenciam em várias linhagens estromais, como:
- condrócitos (geração de cartilagem)
- osteoblastos (formação óssea)
- osteoclastos
- adipócitos (tecido adiposo)
- miócitos (músculo)
- macrófagos
- células endoteliais
- fibroblastos.6
medula óssea vermelha
A medula óssea vermelha produz todos os glóbulos vermelhos e plaquetas em adultos humanos e cerca de 60 a 70 por cento dos linfócitos. Outros linfócitos começam a vida na medula óssea vermelha e se formam completamente nos tecidos linfáticos, incluindo o timo, baço e linfonodos.1
Juntamente com o fígado e o baço, a medula óssea vermelha também desempenha um papel na eliminação dos antigos glóbulos vermelhos.
Medula óssea amarela
Medula óssea amarela atua principalmente como uma loja de gorduras. Ajuda a fornecer sustento e manter o ambiente correto para o osso funcionar. No entanto, sob condições particulares, como perda de sangue grave ou febre, a medula amarela pode reverter para a medula vermelha.1
A medula amarela tende a estar localizada nas cavidades centrais dos ossos longos e é geralmente circundada por uma camada de medula vermelha com longas trabéculas (estruturas semelhantes a vigas) dentro de uma estrutura reticular semelhante a uma esponja.6
Linha do tempo da medula óssea
Antes do nascimento, a medula óssea se desenvolve primeiro na clavícula, no final do desenvolvimento fetal. Ele se torna ativo cerca de 3 semanas depois. A medula óssea assume o fígado como o principal órgão hematopoiético entre 32 e 36 semanas de gestação.
A medula óssea permanece vermelha até por volta dos 7 anos de idade, já que a necessidade de nova formação contínua de sangue é alta. À medida que o corpo envelhece, a medula vermelha é gradualmente substituída por tecido adiposo amarelo. Os adultos têm em média cerca de 2,6 kg (5,7 lbs) de medula óssea, dos quais cerca da metade é vermelha.3
Nos adultos, a maior concentração de medula vermelha está nos ossos das vértebras, quadris (ilíaco), esterno (esterno), costelas, crânio e nas extremidades metafisária e epifisária dos ossos longos do braço (úmero) e perna ( fêmur e tíbia). Todos os outros ossos esponjosos ou esponjosos e cavidades centrais dos ossos longos estão cheios de medula amarela.
Função
A maioria dos glóbulos vermelhos, plaquetas e a maioria dos glóbulos brancos são formados na medula vermelha. A medula óssea amarela produz gordura, cartilagem e osso.
Os glóbulos brancos sobrevivem de algumas horas a alguns dias, plaquetas por cerca de 10 dias e glóbulos vermelhos por cerca de 120 dias. Essas células devem ser constantemente substituídas pela medula óssea, já que cada célula do sangue tem uma expectativa de vida definida.
Certas condições podem desencadear a produção adicional de células sanguíneas. Isso pode acontecer quando o teor de oxigênio dos tecidos do corpo é baixo, se há perda de sangue ou anemia, ou se o número de glóbulos vermelhos diminui. Se isso acontecer, os rins produzem e liberam eritropoetina, um hormônio que estimula a medula óssea a produzir mais glóbulos vermelhos.
A medula óssea também produz e libera mais glóbulos brancos em resposta a infecções e mais plaquetas em resposta a hemorragias. Se uma pessoa sofrer uma séria perda de sangue, a medula óssea amarela pode ser ativada e transformada em medula óssea vermelha.
A medula óssea saudável é importante para uma variedade de sistemas e atividades.
Sistema circulatório
O sistema circulatório toca todos os órgãos e sistemas do corpo. Envolve um número de células diferentes com uma variedade de funções. Os glóbulos vermelhos transportam oxigénio para as células e tecidos, as plaquetas são transportadas no sangue para ajudar no coágulo sanguíneo após lesões e os glóbulos brancos são transportados para locais de infecção ou lesão.
Hemoglobina
A hemoglobina é a proteína dos glóbulos vermelhos que lhes dá a cor. A hemoglobina coleta oxigênio nos pulmões, transporta-a nos glóbulos vermelhos e libera oxigênio para tecidos como o coração, os músculos e o cérebro. O dióxido de carbono (CO2), um produto residual da respiração, também é removido pela hemoglobina e enviado de volta para os pulmões para ser exalado.
Ferro
O ferro é um nutriente importante para a fisiologia humana. Combina com proteínas para produzir hemoglobina nos glóbulos vermelhos e é essencial na produção de glóbulos vermelhos (eritropoiese). O corpo armazena ferro no fígado, baço e medula óssea. A maior parte do ferro necessário a cada dia para produzir hemoglobina vem da reciclagem de glóbulos vermelhos velhos.
glóbulos vermelhos
A produção de glóbulos vermelhos é chamada eritropoiese. Demora cerca de 7 dias para uma célula-tronco comprometida amadurecer em um glóbulo vermelho totalmente funcional. À medida que os glóbulos vermelhos envelhecem, eles se tornam menos ativos e mais frágeis.
Envelhecimento dos glóbulos vermelhos são removidos ou comidos por um tipo de glóbulo branco, ou macrófago, em um processo conhecido como fagocitose. O conteúdo dessas células é liberado no sangue. O ferro liberado neste processo é transportado para a medula óssea para a produção de novos glóbulos vermelhos ou para o fígado ou outros tecidos para armazenamento.
Normalmente, cerca de 1% dos glóbulos vermelhos totais do corpo são substituídos todos os dias. Em uma pessoa saudável, cerca de 200 bilhões de glóbulos vermelhos são produzidos a cada dia.
Glóbulos brancos
A medula óssea produz muitos tipos de glóbulos brancos. Estes são necessários para um sistema imunológico saudável. Eles previnem e combatem infecções.
Os principais tipos de glóbulos brancos, ou leucócitos, são:
1) Linfócitos
Os linfócitos são produzidos na medula óssea. Eles produzem anticorpos naturais para combater a infecção causada por vírus que entram no corpo através do nariz, boca ou outra membrana mucosa, ou através de cortes e escoriações. Células específicas reconhecem a presença de invasores estranhos (antígenos) que entram no corpo e enviam um sinal para outras células atacarem os antígenos.
O número de linfócitos aumenta em resposta a essas invasões. Existem dois tipos principais de linfócitos: linfócitos B e T.
2) monócitos
Os monócitos são produzidos na medula óssea. Os monócitos maduros têm uma expectativa de vida no sangue de apenas 3 a 8 horas, mas quando se movem para os tecidos, eles amadurecem em células maiores chamadas macrófagos. Macrófagos podem sobreviver nos tecidos por longos períodos de tempo, onde eles engolem e destroem bactérias, alguns fungos, células mortas e outros materiais estranhos ao corpo.
3) Granulócitos
Granulócito é a família ou nome coletivo dado a três tipos de glóbulos brancos: neutrófilos, eosinófilos e basófilos. O desenvolvimento de um granulócito pode levar duas semanas, mas esse tempo é encurtado quando há uma ameaça maior, como uma infecção bacteriana.
A medula óssea armazena uma grande reserva de granulócitos maduros. Para cada granulócito circulando no sangue, pode haver 50 a 100 células esperando na medula para serem liberadas na corrente sanguínea.Como resultado, metade dos granulócitos na corrente sanguínea pode estar disponível para combater ativamente uma infecção no corpo dentro de 7 horas após a detecção de uma infecção.
Uma vez que um granulócito tenha deixado o sangue, ele normalmente não retorna. Um granulócito pode sobreviver nos tecidos por até 4 a 5 dias, dependendo das condições, mas só sobrevive por algumas horas na circulação.
4) Neutrófilos
Os neutrófilos são os granulócitos mais comuns. Eles podem atacar e destruir bactérias e vírus.
5) Eosinófilos
Os eosinófilos estão envolvidos na luta contra muitos tipos de infecções parasitárias e contra as larvas de vermes parasitas e outros organismos. Eles também estão envolvidos em algumas reações alérgicas.
6) Basófilos
Basófilos são os menos comuns dos glóbulos brancos e respondem a vários alérgenos que causam a liberação de histamina, heparina e outras substâncias.
A heparina é um anticoagulante. Isso impede que o sangue coagule. As histaminas são vasodilatadores que causam irritação e inflamação. A liberação dessas substâncias torna um patógeno mais permeável e permite que os glóbulos brancos e as proteínas entrem nos tecidos para atacar o patógeno.
A irritação e inflamação nos tecidos afetados por um alérgeno é parte da reação observada na febre do feno, algumas formas de asma, urticária e, em sua forma mais grave, choque anafilático.
Plaquetas
A medula óssea produz plaquetas em um processo conhecido como trombopoiese. As plaquetas são necessárias para o sangue coagular e para formar coágulos, para parar o sangramento.
A perda repentina de sangue desencadeia a atividade plaquetária no local de uma lesão ou ferida. Aqui, as plaquetas se juntam e se combinam com outras substâncias para formar fibrina. A fibrina tem uma estrutura semelhante a um fio e forma uma crosta ou coágulo externo.
A deficiência de plaquetas faz com que o corpo se contenha e sangre mais facilmente. O sangue pode não coagular bem em uma ferida aberta, e pode haver um risco maior de sangramento interno se a contagem de plaquetas for muito baixa.
Sistema linfático
O sistema linfático consiste em órgãos linfáticos, como a medula óssea, as amígdalas, o timo, o baço e os gânglios linfáticos.
Todos os linfócitos se desenvolvem na medula óssea a partir de células imaturas chamadas células-tronco. Linfócitos que amadurecem no timo (atrás do esterno) são chamados de células T. Aqueles que amadurecem na medula óssea ou nos órgãos linfáticos são chamados de células B. 14
Sistema imunológico
O sistema imunológico protege o corpo contra doenças. Ele mata microorganismos indesejados, como bactérias e vírus que podem invadir o corpo.
Como o sistema imunológico luta contra a infecção?
Pequenas glândulas chamadas linfonodos estão espalhadas por todo o corpo. Uma vez que os linfócitos são feitos na medula, eles viajam para os nódulos linfáticos. Os linfócitos podem então viajar entre cada nó através de canais linfáticos que se encontram em grandes dutos de drenagem que esvaziam em um vaso sanguíneo. Os linfócitos entram no sangue através desses ductos.
Três tipos principais de linfócitos desempenham uma parte importante do sistema imunológico:
Linfócitos B (células B)
Essas células são originárias de células-tronco hematopoiéticas na medula óssea de mamíferos.
Células B expressam receptores de células B (BCRs) na superfície das células. Estes permitem que a célula se ligue a um antígeno na superfície de um micróbio invasor ou outro agente antigênico.
Por essa razão, as células B são conhecidas como células apresentadoras de antígenos, pois alertam outras células do sistema imunológico para um micróbio invasor.
As células B também secretam anticorpos que se ligam à superfície dos micróbios causadores de infecção. Estes anticorpos são em forma de Y, e cada um é semelhante a uma “fechadura” especializada na qual se encaixa uma “chave” de antígeno correspondente. Como tal, cada anticorpo em forma de Y reage a um micróbio diferente, desencadeando uma resposta maior do sistema imunológico com o objetivo de combater a infecção.
Em algumas circunstâncias, as células B identificam erroneamente as células normais do corpo humano como sendo antígenos que requerem uma resposta do sistema imunológico. Este é o mecanismo que está por trás do desenvolvimento de doenças auto-imunes, como esclerose múltipla, esclerodermia e diabetes tipo 1.
Linfócitos T (células T)
Essas células são chamadas porque amadurecem no timo, um pequeno órgão na parte superior do tórax, logo atrás do esterno (algumas células T amadurecem nas amígdalas). Existem muitos tipos diferentes de células T, e eles executam uma série de funções como parte da imunidade adaptativa mediada por células. As células T ajudam as células B a produzir anticorpos contra bactérias invasoras, vírus ou outros micróbios.
Ao contrário das células B, algumas células-T envolvem e destroem os patógenos diretamente, após a ligação ao antígeno na superfície do micróbio.
Células T assassinas naturais, que não devem ser confundidas com células assassinas naturais do sistema imunológico inato, unem os sistemas imunológico inato e adaptativo. As células NKT reconhecem antígenos apresentados de maneira diferente de muitos outros antígenos, e podem desempenhar as funções de células T auxiliares e células T citotóxicas. Eles também podem reconhecer e eliminar algumas células tumorais.
Células assassinas naturais (NK)
Estes são um tipo de linfócito que ataca diretamente as células que foram infectadas por um vírus.
Transplantes
Um transplante de medula óssea pode ser usado por várias razões.
- Pode substituir a medula óssea doente e não funcionante por uma medula óssea saudável. Isso é usado para condições como leucemia, anemia aplástica e anemia falciforme.
- Pode regenerar um novo sistema imunológico que irá combater a leucemia existente ou residual ou outros tipos de câncer não mortos por quimioterapia ou radiação.
- Pode substituir a medula óssea e restaurar a sua função normal após doses elevadas de quimioterapia ou radiação serem administradas para tratar uma malignidade.
- Pode substituir a medula óssea por medula óssea geneticamente saudável e funcional para evitar mais danos causados por um processo de doença genética, como a síndrome de Hurler e a adrenoleucodistrofia.
As células-tronco estão localizadas principalmente em quatro lugares:
- um embrião
- medula óssea
- sangue periférico, encontrado nos vasos sanguíneos em todo o corpo
- sangue do cordão, encontrado no cordão umbilical e coletado após o nascimento9
Células-tronco para transplante são obtidas de qualquer uma delas, exceto o feto.
O transplante de células-tronco hematopoiéticas envolve a infusão intravenosa de células-tronco coletadas da medula óssea, sangue periférico ou sangue do cordão umbilical.
Isso é usado para restabelecer a função hematopoiética em pacientes cuja medula óssea ou sistema imunológico está danificado ou com defeito.17
Mais de 50.000 primeiros procedimentos de transplante de células-tronco hematopoiéticas, 28.000 procedimentos de transplante autólogo e 21.000 procedimentos de transplante alogênico são realizados a cada ano em todo o mundo, de acordo com o primeiro relatório da Rede Mundial de Transplante de Sangue e Medula Óssea.
Esse número continua a aumentar de 10 a 20% ao ano. Reduções no dano aos órgãos, infecção e doença aguda grave do enxerto versus hospedeiro (GVHD) parecem estar contribuindo para melhores resultados.
Em um estudo com 854 pacientes que sobreviveram pelo menos 2 anos após o transplante autólogo de células-tronco hematopoiéticas (TCTH) para malignidade hematológica, 68,8% ainda estavam vivos 10 anos após o transplante.17
O transplante de medula óssea é o principal tratamento para condições que ameaçam a capacidade da medula óssea de funcionar, como a leucemia.
Um transplante pode ajudar a reconstruir a capacidade do corpo de produzir células sanguíneas e elevar seus números a níveis normais. As doenças que podem ser tratadas com um transplante de medula óssea incluem tanto doenças cancerígenas como não-cancerosas.
Doenças cancerosas podem ou não envolver especificamente as células do sangue, mas o tratamento do câncer pode destruir a capacidade do organismo de fabricar novas células sangüíneas.
Uma pessoa com câncer normalmente será submetida à quimioterapia antes do transplante. Isso eliminará a medula comprometida.
Um doador correspondente, na maioria dos casos, um familiar próximo, tem a medula óssea colhida e preparada para transplante
Tipos de transplante de medula óssea
Tipos de transplante de medula óssea incluem:
- Transplante autólogo: os pacientes recebem suas próprias células-tronco retiradas do sangue periférico ou do cordão umbilical para reabastecer a medula óssea
- Transplante singeneico: os pacientes recebem células-tronco de seu gêmeo idêntico
- Transplante alogênico: os pacientes recebem células-tronco equivalentes de seus irmãos, pais ou doadores não relacionados
- Transplante Haploidentical: uma opção de tratamento para os cerca de 70% dos pacientes que não têm um doador compatível com HLA
- Sangue do cordão umbilical: um tipo de transplante alogênico. Células-tronco são removidas do cordão umbilical de um recém-nascido logo após o nascimento. As células-tronco são congeladas e armazenadas até que sejam necessárias para um transplante. Os glóbulos umbilicais do cordão umbilical são muito imaturos, portanto, há menos necessidade de pareamento, mas as contagens sangüíneas levam muito mais tempo para se recuperar.
Tipo de tecido
O tipo de tecido de uma pessoa é definido como o tipo de antígeno leucocitário humano (HLA) na superfície da maioria das células do corpo. O HLA é uma proteína ou marcador que o corpo usa para ajudar a determinar se a célula pertence ou não ao corpo.
Para verificar se o tipo de tecido é compatível, os médicos avaliam quantas proteínas combinam na superfície das células do sangue do doador e do receptor. Existem milhões de tipos diferentes de tecidos, mas alguns são mais comuns que outros.
O tipo de tecido é herdado e os tipos são transmitidos de cada pai. Isso significa que um parente terá mais probabilidade de ter um tipo de tecido correspondente.
No entanto, se um doador de medula óssea adequado não puder ser encontrado nos membros da família, os médicos tentarão encontrar alguém com um tipo de tecido compatível no registro de doador de medula óssea.
Testes pré-transplante
Vários testes são realizados antes do transplante de medula óssea, para identificar eventuais problemas.
Os testes incluem:
- tipagem tecidual e uma variedade de exames de sangue
- Raio-x do tórax
- testes de função pulmonar
- Tomografia computadorizada ou tomografia computadorizada
- testes de função cardíaca incluindo eletrocardiograma e ecocardiograma (ECG)
- biópsia da medula óssea
- levantamento esquelético
Além disso, um exame odontológico completo é necessário antes de um transplante de medula óssea, para reduzir o risco de infecção. Outras precauções também serão tomadas antes do transplante para reduzir o risco de infecção do paciente.
Colheita de medula óssea
Medula óssea pode ser obtida para exame por biópsia de medula óssea e aspiração de medula óssea.
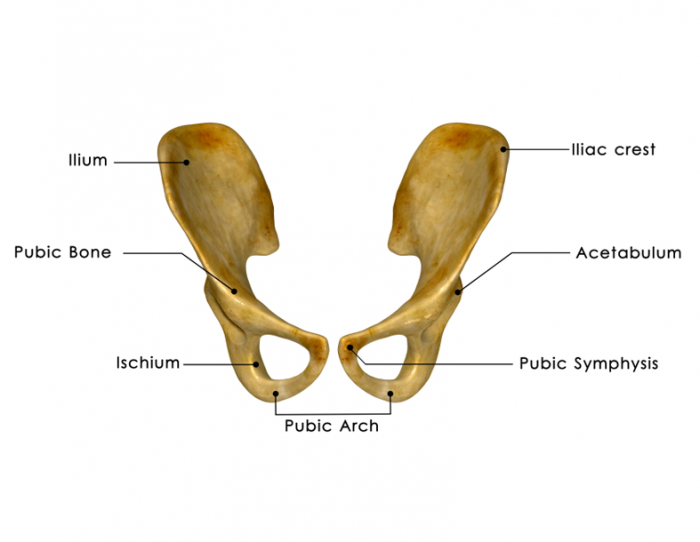
A colheita da medula óssea tornou-se um procedimento relativamente rotineiro. Geralmente é aspirado das cristas ilíacas posteriores, enquanto o doador está sob anestesia regional ou geral.17
Também pode ser retirado do esterno e da parte superior da tíbia em crianças, porque ainda contém uma quantidade substancial de medula óssea vermelha.
O médico inserirá uma agulha no osso, geralmente no quadril, e retirará parte da medula óssea. É então armazenado e congelado.
Diretrizes estabelecidas pelo Programa Nacional de Doação de Medula Óssea (NMDP) limitam o volume de medula óssea removido para 15 mL / kg de peso doador. Uma dose de 1×103 e 2×108 células mononucleares de medula por quilograma é necessária para estabelecer o enxerto em transplantes de medula autólogos e alogênicos, respectivamente.
Complicações relacionadas à coleta de medula óssea são raras. Envolvem problemas relacionados à anestesia, infecção e sangramento.
Outra maneira de avaliar a função da medula óssea é fornecer certos medicamentos que estimulam a liberação de células-tronco da medula óssea para o sangue circulante.A amostra de sangue é então obtida e as células-tronco são isoladas para exame microscópico. Nos recém-nascidos, as células-tronco podem ser retiradas do cordão umbilical.
Como a medula óssea é transplantada?
Antes do transplante, quimioterapia, radiação ou ambos podem ser administrados. Isso pode ser feito de duas maneiras:
- Ablativo (mieloablativo) tratamento: Quimioterapia de alta dose, radiação ou ambos são dados para matar todas as células cancerígenas. Isso também mata toda a medula óssea saudável que permanece e permite que novas células-tronco cresçam na medula óssea
- Tratamento de intensidade reduzida, ou um mini-transplante: Os pacientes recebem doses mais baixas de quimioterapia e radiação antes de um transplante. Isso permite que pacientes idosos e com outros problemas de saúde tenham um transplante.
Um transplante de células-tronco geralmente é feito após a quimioterapia e a radiação estarem completas.
A infusão de medula óssea ou sangue periférico é um processo relativamente simples que é realizado à beira do leito. O produto da medula óssea é infundido através de uma veia central através de um tubo IV durante um período de várias horas. Produtos autólogos são quase sempre criopreservados; eles são descongelados à beira do leito e infundidos rapidamente durante um período de vários minutos.17
Depois de entrar na corrente sanguínea, as células-tronco hematopoiéticas viajam para a medula óssea. Lá, eles começam a produzir novos glóbulos brancos, glóbulos vermelhos e plaquetas em um processo conhecido como enxerto. O enxerto ocorre geralmente 2 a 4 semanas após o transplante.4
Toxicidade mínima foi observada na maioria dos casos. As infusões de medula óssea incompatíveis com ABO podem levar a reações hemolíticas. O dimetilsulfóxido (DMSO), que é usado para a criopreservação de células-tronco, pode causar rubor facial, sensação de cócegas na garganta e um gosto forte na boca (o sabor do alho). Raramente, o DMSO pode causar bradicardia, dor abdominal, encefalopatia ou convulsões e insuficiência renal.
Para evitar o risco de encefalopatia, que ocorre com doses acima de 2 g / kg / dia de DMSO, infusões de células-tronco excedendo 500 mL são infundidas em 2 dias, e a taxa de infusão é limitada a 20 mL / min.
Os médicos verificam regularmente as contagens de sangue. A recuperação completa da função imunológica pode levar vários meses para receptores de transplante autólogo e de 1 a 2 anos para pacientes que recebem transplantes alogênicos ou singênicos.
Exames de sangue confirmarão que novas células sangüíneas estão sendo produzidas e que qualquer câncer não retornou. A aspiração da medula óssea também pode ajudar os médicos a determinar o quão bem a nova medula está funcionando.
Riscos
As complicações associadas ao TCTH incluem tanto efeitos precoces quanto tardios.17
Problemas de início precoce incluem:
- mucosite
- cistite hemorrágica
- pancitopenia prolongada e grave
- infecção
- GVHD (doença enxerto versus hospedeiro)
- falha de enxerto
- complicações pulmonares
- doença veno-oclusiva hepática
- microangiopatia trombótica
Problemas de início tardio incluem:
- GVHD crônica
- efeitos oculares
- efeitos endócrinos
- efeitos pulmonares
- efeitos musculoesqueléticos
- efeitos neurológicos
- efeitos imunes
- infecção
- insuficiência cardíaca congestiva
- malignidade subsequente
Os principais riscos incluem maior suscetibilidade à infecção, anemia, insuficiência do enxerto, desconforto respiratório e excesso de líquido, o que pode levar à pneumonia e disfunção hepática.
Uma incompatibilidade entre os tecidos do doador e do receptor pode levar a uma reação imunológica entre as células do hospedeiro e as células do enxerto.
Quando as células do enxerto atacam as células do hospedeiro, o resultado é uma condição perigosa chamada doença do enxerto contra o hospedeiro (GVHD), que pode ser aguda ou crônica e pode se manifestar como uma erupção cutânea, doença gastrointestinal ou doença hepática. O risco de GVHD pode ser minimizado por meio da correspondência cuidadosa de tecidos.
Mesmo quando uma combinação de antígeno do doador é idêntica, cerca de 40% dos receptores ainda desenvolvem GVHD, aumentando para 60 a 80% quando apenas um único antígeno é incompatível. Devido ao perigo desta complicação, os transplantes autólogos são mais comumente realizados.
O transplante de medula óssea não foi previamente recomendado para pacientes com mais de 50 anos, devido a uma maior taxa de mortalidade e morbidade e um aumento da incidência de GVHD naqueles com idade acima de 30 anos. No entanto, muitos centros de transplante realizaram transplantes de medula óssea bem-sucedidos em pacientes com idade superior a 50 anos.
Há pouco risco para aqueles que doam, porque eles geram uma nova medula para substituir o que foi removido. Há, no entanto, um pequeno risco de infecção e uma reação à anestesia pode ocorrer com qualquer procedimento cirúrgico.
Doenças
Como a medula óssea afeta muitos sistemas do corpo, um problema pode resultar em uma ampla gama de doenças, incluindo cânceres que afetam o sangue.
Várias doenças representam uma ameaça para a medula óssea, porque impedem a medula óssea de transformar as células-tronco em células essenciais.
Sabe-se que a leucemia, a doença de Hodgkin e outros tipos de câncer de linfoma prejudicam a capacidade produtiva da medula e destroem as células-tronco.
Um exame de medula óssea pode ajudar a diagnosticar: 1
- leucemia
- mieloma múltiplo
- Doença de Gaucher
- casos incomuns de anemia
- outras doenças hematológicas.
Um número crescente de doenças pode ser tratado com transferência de células-tronco hematopoiéticas (TCTH).
Mais da metade dos transplantes autólogos são feitos para tratar o mieloma múltiplo e o linfoma não-Hodgkin. A maioria dos transplantes alogênicos é realizada para cânceres hematológicos e linfóides.
A cada 4 minutos nos Estados Unidos, alguém recebe um diagnóstico de câncer no sangue. Um transplante de medula óssea é geralmente a melhor chance de sobrevivência.
Cerca de 30 por cento dos pacientes podem encontrar um doador correspondente em suas famílias, mas 70 por cento, ou cerca de 14.000 a cada ano, dependem de medula doada por alguém não relacionado.
O TCTH autólogo é usado atualmente para tratar:
- mieloma múltiplo
- linfoma não-Hodgkin
- linfoma de Hodgkin
- leucemia mielóide aguda
- neuroblastoma
- tumores de células germinativas
- distúrbios autoimunes, como lúpus eritematoso sistêmico e esclerose sistêmica
- amiloidose
O HSCT alogênico é usado para tratar:
- leucemia mielóide aguda
- leucemia linfoblástica aguda
- leucemia mielóide crônica
- Leucemia linfocítica crônica
- distúrbios mieloproliferativos
- síndromes mielodisplásicas
- mieloma múltiplo
- linfoma não-Hodgkin
- linfoma de Hodgkin
- anemia aplástica
- aplasia pura dos glóbulos vermelhos
- hemoglobinúria paroxística noturna
- anemia fanconi
- talassemia major
- anemia falciforme
- imunodeficiência combinada grave (SCID)
- Síndrome de Wiskott-Aldrich
- linfo-histiocitose hemofagocítica
- desordens genéticas relacionadas ao metabolismo, como a mucopolissacaridose
- Doença de Gaucher, leucodistrofias metacromáticas e adrenoleucodistrofias
- epidermólise bolhosa
- neutropenia congênita grave
- Síndrome de Shwachman-Diamond
- Anemia de diamante-Blackfan
- deficiência de adesão leucocitária
O HSCT também pode ajudar a tratar: 17
- câncer de mama, embora isso não seja confirmado
- câncer testicular, em alguns pacientes no estágio inicial
- alguns distúrbios imunológicos ou hematopoiéticos genéticos
Transplantes de medula óssea às vezes são necessários após certos tratamentos, como quimioterapia de alta dose e radioterapia, usados para tratar o câncer. Estes tratamentos tendem a danificar as células estaminais saudáveis, bem como a destruir as células cancerígenas.
Testes de medula óssea
Os testes de medula óssea podem ajudar a diagnosticar certas doenças, especialmente aquelas relacionadas a sangue e órgãos formadores de sangue. O teste fornece informações sobre reservas de ferro e produção de sangue.1
A aspiração da medula óssea usa uma agulha oca para remover uma pequena amostra (cerca de 1 ml) de medula óssea para exame ao microscópio.
A agulha é geralmente inserida no quadril ou no esterno em adultos e na parte superior da tíbia (o maior osso da parte inferior da perna) em crianças e a sucção é usada para extrair a amostra.
A aspiração da medula óssea é tipicamente realizada quando indicada por exames de sangue anteriores e é particularmente útil no fornecimento de informações sobre vários estágios de células sanguíneas imaturas.
Doação
Existem dois tipos principais de doação de medula óssea.
O primeiro envolve a remoção da medula óssea da parte de trás do osso pélvico.
O segundo método, mais comum, é chamado de doação de células-tronco do sangue periférico (PBSC). Isso envolve a filtragem de células-tronco diretamente do sangue. São essas células estaminais do sangue, em vez da própria medula óssea, que são necessárias para o tratamento de cancros do sangue e outras doenças.
Quando um indivíduo se junta a um registro de doação de medula óssea, eles concordam em doar usando qualquer método que o médico do paciente considere apropriado.
Em termos de custos, a despesa de fazer uma doação de medula óssea é geralmente coberta pelo NMDP ou pelo seguro médico do paciente. Os doadores nunca pagam doações e nunca são pagos para doar.
O risco para um doador é mínimo. Mais de 99% dos doadores recuperam totalmente após o procedimento. Com doação de medula óssea, o maior risco envolve o uso de anestesia durante o procedimento em si.
Com a doação PBSC, o procedimento em si, que envolve a filtragem de sangue através de uma máquina, não é considerado perigoso.
A chance de encontrar um doador de medula óssea adequado varia de 66 a 93 por cento, dependendo da etnia.
Quem pode doar medula óssea8
A seguir estão algumas diretrizes gerais para doação de medula óssea, conforme recomendado pelo National Marrow Donor Programme (NMDP).
As diretrizes visam proteger a saúde e a segurança do doador e do receptor. Os doadores são encorajados a contatar seu centro local do NMDP para detalhes específicos e discutir as doações com sua equipe de saúde.
- Para ser listado no registro, os doadores em potencial devem ser saudáveis e ter entre 18 e 60 anos.
- Se combinado com uma pessoa que precisa de um transplante, cada doador deve passar por um exame médico e ser livre de infecção antes de doar.
- As pessoas que usaram medicamentos normalmente podem doar a medula óssea, desde que estejam saudáveis e que as condições médicas estejam sob controle no momento da doação.
Medicamentos aceitáveis incluem pílulas anticoncepcionais, medicação da tireóide. anti-histamínicos, antibióticos, colírios receitados e medicamentos tópicos, como cremes para a pele. Ansiedade e antidepressivos são permitidos desde que a condição esteja sob controle.
Doe não é possível:
- durante a gravidez
- por qualquer pessoa que use drogas intravenosas que não sejam prescritas por um médico
- se a pessoa teve um teste de sangue positivo para hepatite B ou hepatite C
- por pessoas com condições médicas específicas, como a maioria dos tipos de câncer ou certas condições cardíacas
Pessoas com doença de Lyme, malária, ou tatuagens recentes ou piercings devem esperar pelo menos um ano antes de doar medula óssea.
Como é determinada uma correspondência de medula óssea?
Depois de se registrar para doar, a pessoa realizará um teste de tipificação HLA, que é usado para comparar pacientes com potenciais doadores.
Seu tipo de HLA será então adicionado a um banco de dados de potenciais doadores, e um médico procurará no registro para tentar encontrar uma correspondência para seu paciente.
As proteínas nas células do sangue serão comparadas para ver se são semelhantes às do receptor. O potencial doador será contatado se houver uma correspondência.
Quanto mais similar o tipo de tecido do doador ao do paciente, maior a chance de o corpo do paciente aceitar o transplante.
Doadores de Medula Óssea Mundial (BMDW) é um banco de dados coletivo de 59 registros em 43 países e 37 registros de sangue do cordão de 21 países; 26,35 milhões de potenciais doadores de células-tronco e 687 mil unidades de sangue do cordão estavam disponíveis em setembro de 2015.19,20 Buscas preliminares através do NMDP rotineiramente exploram também o BMDW.
O que acontece quando doando medula óssea?
Os seguintes estudos são rotineiramente realizados em doadores de células-tronco hematopoiéticas:

- história e exame físico
- estudos de creatinina sérica, eletrólitos e função hepática
- estudos sorológicos para citomegalovírus (CMV), vírus do herpes, RNA do HIV, anticorpos anti-HIV, vírus das hepatites B e C, vírus linfotrópico de células T humanas-1/2 (HTLV-I / II) e sífilis (VDRL); em doações autólogas, os testes CMV e VDRL não são necessários
- Tipagem sanguínea ABO
- Tipagem HLA
- radiografia de tórax
- Eletrocardiografia (ECG)
Doando células-tronco do sangue periférico (PBSC)
Antes de uma pessoa poder doar PBSC, eles precisarão passar por injeções diárias de um medicamento chamado filgrastim nos cinco dias que correm até o procedimento. Este medicamento retira células-tronco da medula óssea, de modo que o doador terá mais sangue circulando no sangue.
Doar PBSC envolve um procedimento conhecido como aférese. É quando o sangue é retirado do corpo usando um cateter inserido em um braço e passado por uma máquina, filtrando as células-tronco, juntamente com plaquetas e glóbulos brancos. O sangue restante (consistindo principalmente de plasma e glóbulos vermelhos) flui de volta para o corpo através de uma veia no outro braço.
O procedimento é completamente indolor e é semelhante à doação de plasma. A doação de PBSC geralmente exigirá entre duas e quatro sessões, cada uma com duração de 2 a 6 horas.
A doação de PBSC não requer anestesia. A medicação que é dada para estimular a mobilização (liberação) de células-tronco da medula para a corrente sanguínea pode causar dores ósseas e musculares, dores de cabeça, fadiga, náuseas, vômitos ou dificuldade para dormir. Esses efeitos colaterais geralmente param dentro de 2 a 3 dias da última dose do medicamento.
Doando medula óssea
Se uma pessoa está doando medula óssea real em vez de PBSC, não há necessidade de injeções de filgrastima. A doação de medula óssea é um procedimento cirúrgico, realizado na sala de cirurgia, que requer anestesia e, portanto, é completamente indolor. Todo o procedimento leva entre 1 e 2 horas.
Em 96 por cento dos casos, é utilizada uma anestesia geral, o que significa que o doador ficará inconsciente durante todo o procedimento. Em um pequeno número de casos, um anestésico local será usado, o que simplesmente atenua a área da qual a medula óssea é retirada. Nesta situação, a pessoa ficará acordada durante todo o procedimento.
A pessoa está deitada de bruços. Os médicos farão uma incisão de cerca de um quarto de polegada de comprimento em ambos os lados do osso pélvico. Eles então inserem agulhas ocas especiais no osso, através das quais retiram a medula líquida. As incisões normalmente não requerem pontos.
Após o procedimento, o doador permanecerá em uma sala de recuperação até que recupere a consciência. Uma vez que eles possam comer, beber e caminhar, eles poderão sair.
Recuperação
Após a doação, a recuperação completa pode levar alguns dias, especialmente se a cirurgia estiver envolvida.
As pessoas que doam medula óssea muitas vezes experimentam dores de cabeça, fadiga, dores musculares, dor nas costas ou no quadril, hematomas ao redor do local da incisão e dificuldade para andar. Isso pode persistir por até dois dias ou até várias semanas.
É improvável que uma pessoa que doa PBSC tenha quaisquer efeitos colaterais após a doação, além de contusões no local da agulha. O tempo de recuperação é quase imediato.
Após a doação, a medula óssea se substitui em 4 a 6 semanas.
Resultado
O resultado do transplante de medula óssea depende de:
- o tipo de transplante
- quão perto as células correspondem
- que tipo de condição o paciente tem
- a idade do paciente e a saúde geral
- o tipo e a dosagem de quimioterapia ou radioterapia usada antes do transplante
- quaisquer complicações
Um paciente cuja condição é estável ou em remissão tem uma chance melhor de um bom resultado em comparação com alguém que tenha um transplante em um estágio posterior ou com doença recidivante. A idade jovem na época do transplante também melhora as chances.
Transplantes para doenças não malignas tendem a ter resultados mais favoráveis, com taxa de sobrevivência de 70 a 90 por cento se o doador for um irmão compatível e 36 a 65 por cento se o doador não for relacionado.
Transplantes para leucemia aguda em remissão no momento do transplante têm taxas de sobrevivência de 55 a 68 por cento se o doador estiver relacionado, e de 26 a 50 por cento se o doador não estiver relacionado.
Um transplante de medula óssea pode curar completamente ou parcialmente a doença. Se o transplante for bem sucedido, os indivíduos podem voltar à maioria das atividades normais assim que se sentirem bem o suficiente. A recuperação total normalmente leva até um ano.






