A retinopatia diabética é um dano à retina causado por complicações do diabetes mellitus.
A condição pode levar à cegueira se não for tratada. A cegueira precoce devido à retinopatia diabética (RD) é geralmente evitável com verificações de rotina e controle efetivo do diabetes subjacente.
Fatos rápidos sobre a retinopatia diabética
- A retinopatia diabética (RD) é um dano dos vasos sanguíneos na retina que ocorre como resultado do diabetes.
- É a principal causa de cegueira nos Estados Unidos (EUA).
- Os sintomas incluem visão turva, dificuldade em ver cores, flutuantes e até perda total da visão.
- Pessoas com diabetes devem ter sua visão verificada pelo menos uma vez por ano para descartar RD.
- Existem cirurgias de retina que podem aliviar os sintomas, mas o controle do diabetes e o gerenciamento dos primeiros sintomas são as formas mais eficazes de prevenir a DR.
O que é retinopatia diabética?
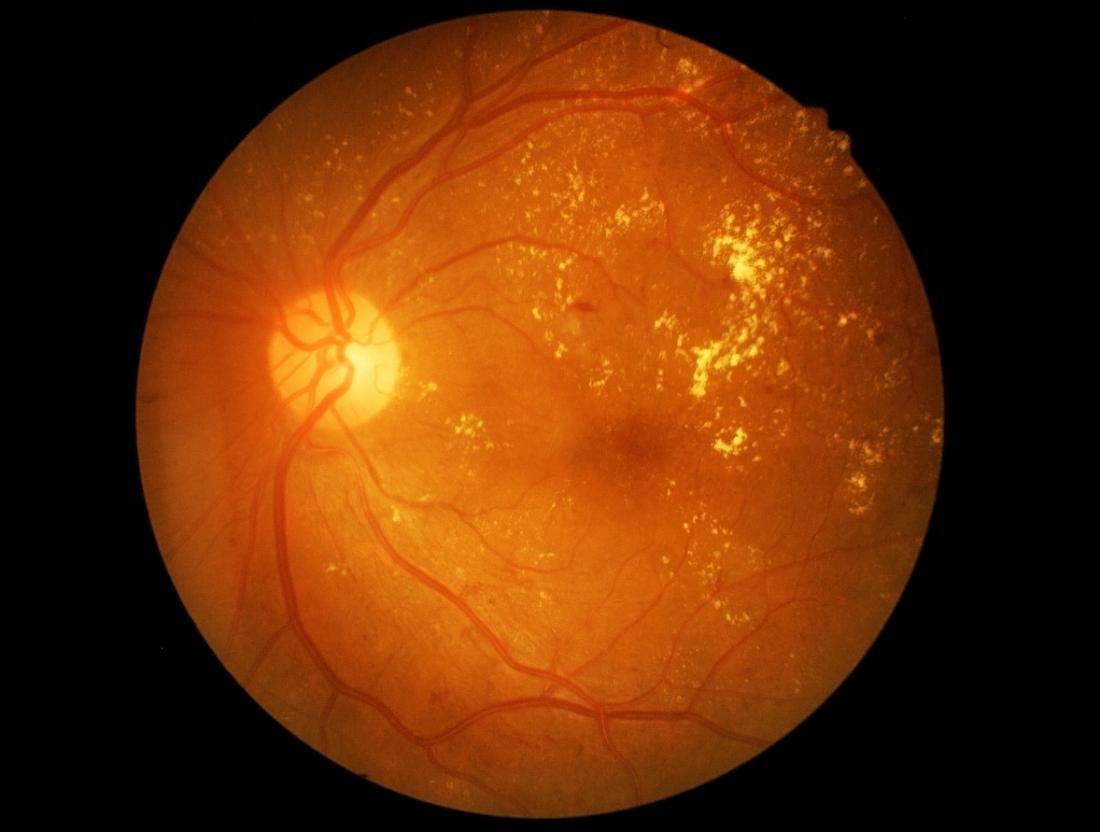
O DR é uma complicação do diabetes e uma das principais causas de cegueira nos Estados Unidos (EUA).
A retina é a membrana que cobre a parte de trás do olho. É altamente sensível à luz.
Ele converte qualquer luz que atinge o olho em sinais que podem ser interpretados pelo cérebro. Esse processo produz imagens visuais e é como a visão funciona no olho humano.
A retinopatia diabética danifica os vasos sanguíneos dentro do tecido retiniano, fazendo com que eles vazem fluido e distorçam a visão.
Existem dois tipos de DR:
- Retinopatia diabética não proliferativa (RDNP): Esta é a forma mais leve de retinopatia diabética e geralmente não apresenta sintomas.
- Retinopatia Diabética Proliferativa (PDR): A PDR é o estágio mais avançado da retinopatia diabética e refere-se à formação de novos vasos sangüíneos anormais na retina.
Aproximadamente 5,4% das pessoas nos EUA com mais de 40 anos têm DR.
Em todo o mundo, um terço dos estimados 285 milhões de pessoas com diabetes mostram sinais de DR.
Sintomas
A retinopatia diabética geralmente não apresenta sintomas durante os estágios iniciais.
A condição geralmente está em um estágio avançado quando os sintomas se tornam perceptíveis. Na ocasião, o único sintoma detectável é uma perda súbita e completa da visão.
Sinais e sintomas da retinopatia diabética podem incluir:
- visão embaçada
- o comprometimento da visão de cores
- flutuantes, ou manchas transparentes e incolores e cordas escuras que flutuam no campo de visão do paciente
- manchas ou riscos que bloqueiam a visão da pessoa
- má visão noturna
- perda súbita e total da visão
DR geralmente afeta ambos os olhos. É importante certificar-se de que o risco de perda de visão é minimizado. A única maneira que as pessoas com diabetes podem evitar DR é comparecer a todos os exames oftalmológicos programados pelo seu médico.
Complicações
As possíveis complicações associadas à retinopatia diabética incluem o seguinte:
Hemorragia vítrea: Um vaso sanguíneo recém-formado vaza no gel vítreo que preenche o olho, impedindo que a luz alcance a retina. Os sintomas incluem perda de visão e sensibilidade à luz ou flutuação em casos mais leves. Esta complicação pode resolver-se se a retina permanecer intacta.
Retina isolada: O tecido da cicatriz pode puxar a retina para longe da parte de trás do olho. Isso geralmente causa o aparecimento de pontos flutuantes no campo de visão do indivíduo, flashes de luz e perda severa da visão. Uma retina isolada apresenta um risco significativo de perda total da visão se não for tratada.
Glaucoma: o fluxo normal de fluido no olho pode ficar bloqueado à medida que novos vasos sangüíneos se formam. O bloqueio causa um acúmulo de pressão ocular, ou pressão no olho, aumentando o risco de dano ao nervo óptico e perda de visão.
Causas e fatores de risco
Qualquer pessoa com diabetes está em risco de desenvolver retinopatia diabética. No entanto, existe um risco maior se a pessoa:
- não controla corretamente os níveis de açúcar no sangue
- experimenta pressão alta
- tem colesterol alto
- está grávida
- fuma regularmente
- tem diabetes há muito tempo
Danos à rede de vasos sanguíneos que nutrem a retina são a principal causa da retinopatia diabética.
Níveis elevados de glicose danificam esses vasos e restringem o fluxo de sangue para a retina. Os problemas com os vasos sangüíneos podem ser tão leves quanto pequenas protuberâncias na parede do vaso que ocasionalmente vazam sangue sem afetar a visão.
No entanto, nos estágios avançados da doença, esses vasos sangüíneos podem ficar completamente bloqueados. O olho então produz novos vasos sanguíneos menos estáveis. Os novos navios quebram facilmente e vazam no gel vítreo do olho. O sangramento provoca visão turva e desigual bloqueando ainda mais a retina.
Esse sangramento, por vezes, forma cicatrizes que podem separar a retina e o olho, levando a uma retina desprendida. À medida que os sintomas se desenvolvem, uma pessoa com RD se torna cada vez mais propensa a sofrer perda total da visão.
Diagnóstico
A retinopatia diabética geralmente começa sem qualquer alteração perceptível na visão. No entanto, um oftalmologista ou especialista em olhos pode detectar os sinais.
É crucial que as pessoas com diabetes façam um exame oftalmológico pelo menos uma ou duas vezes por ano, ou quando recomendado por um médico.
Os seguintes métodos são comumente usados para diagnosticar a retinopatia diabética:
Exame de olho dilatado
O médico administra gotas nos olhos do paciente. Essas gotas dilatam as pupilas e permitem que o médico veja o interior do olho de maneira mais detalhada.
Fotografias são tiradas do interior do olho. Durante o exame oftalmológico, o médico pode detectar a presença de:
- anormalidades nos vasos sangüíneos, nervo óptico ou retina
- catarata
- alterações na pressão ocular ou visão global
- novos vasos sanguíneos
- descolamento da retina
- tecido sicatricial
Essas gotas podem doer, e as luzes brilhantes das fotografias podem assustar a pessoa que recebe o teste. Em indivíduos de alto risco, os colírios podem causar um aumento na pressão ocular.
Angiofluoresceinografia
Gotas são usadas para dilatar as pupilas, e um corante especial chamado fluoresceína é injetado em uma veia no braço do paciente. As fotos são tiradas quando o corante circula pelos olhos. O corante pode vazar para a retina ou manchar os vasos sanguíneos se os vasos sanguíneos estiverem anormais.
Este teste pode determinar quais vasos sanguíneos estão bloqueados, vazando fluidos ou quebrados. Qualquer tratamento a laser pode ser guiado com precisão. Durante cerca de 24 horas após o teste, a pele pode ficar amarelada e a urina laranja-escuro, quando o corante sai do corpo.
Tomografia de coerência óptica (OCT)
Esta varredura de imagem não invasiva fornece imagens transversais de alta resolução da retina, revelando sua espessura. Após qualquer tratamento, os exames podem ser usados posteriormente para verificar a eficácia do tratamento.
OCT é semelhante ao teste de ultrassom, mas usa luz em vez de som para produzir imagens. A varredura também pode detectar doenças do nervo óptico.
Opções de tratamento
Tratar DR depende de vários fatores, incluindo a gravidade e o tipo de RD, e como a pessoa com DR respondeu a tratamentos anteriores.
Com o NPDR, um médico pode decidir monitorar os olhos da pessoa de perto sem intervir. Isso é conhecido como espera vigilante.
Os indivíduos precisarão trabalhar com seu médico para controlar o diabetes. Um bom controle do nível de açúcar no sangue pode diminuir significativamente o desenvolvimento de RD.
Na maioria dos casos de PDR, o paciente necessitará de tratamento cirúrgico imediato. As seguintes opções estão disponíveis:
Tratamento com laser focal ou fotocoagulação
O procedimento é realizado em um consultório médico ou em uma clínica oftalmológica. As queimaduras a laser direcionadas selam os vazamentos de vasos sangüíneos anormais. A fotocoagulação pode parar ou retardar o vazamento de sangue e o acúmulo de líquido no olho.
As pessoas geralmente experimentam uma visão embaçada por 24 horas após o tratamento com laser focal. Pequenas manchas podem aparecer no campo visual por algumas semanas após o procedimento.
Tratamento laser dispersivo ou fotocoagulação pan-retiniana
Queimaduras de laser espalhadas são aplicadas às áreas da retina longe da mácula, normalmente ao longo de duas ou três sessões. A mácula é a área no centro da retina em que a visão é mais forte.
As queimaduras de laser causam encolhimento de novos vasos sangüíneos anormais e cicatrizes. A maioria dos pacientes requer duas ou três sessões para os melhores resultados.
Os indivíduos podem ter visão embaçada por 24 horas após o procedimento, e pode haver alguma perda de visão noturna ou visão periférica.
Vitrectomia
Isso envolve a remoção de alguns dos vítreos dentro do globo ocular. O cirurgião substitui o gel nebuloso por um líquido ou gás claros. O corpo acabará por absorver o gás ou líquido. Isto irá criar um novo vítreo para substituir o gel nebuloso que foi removido.
Qualquer sangue no tecido vítreo e cicatricial que possa estar puxando a retina é removido. Este procedimento é realizado em um hospital sob anestesia geral ou local.
A retina também pode ser fortalecida e mantida em posição com pequenos grampos.
Após a cirurgia, o paciente pode ter que usar um tapa-olho para recuperar gradualmente o uso de seu olho, que pode se cansar depois de uma vitrectomia.
Se o gás foi usado para substituir o gel removido, o paciente não deve viajar de avião até que todo o gás tenha sido absorvido pelo corpo. O cirurgião dirá ao paciente quanto tempo isso deve levar. A maioria dos pacientes terá visão embaçada por algumas semanas após a cirurgia. Pode levar vários meses para a visão normal retornar.
A cirurgia não é uma cura para a retinopatia diabética. No entanto, pode parar ou retardar a progressão dos sintomas. Diabetes é uma condição de longo prazo, e danos subseqüentes à retina e perda de visão ainda podem ocorrer apesar do tratamento.
Prevenção
Para a maioria das pessoas com diabetes, o DR é uma consequência inevitável.
Entretanto, pacientes com diabetes que administram com sucesso seus níveis de açúcar no sangue ajudarão a prevenir o aparecimento de uma forma grave de DR.
A hipertensão arterial, ou hipertensão, é outro fator contribuinte. Pacientes com diabetes precisam controlar sua pressão arterial por:
- comendo uma dieta saudável e equilibrada
- exercendo regularmente
- manter um peso corporal saudável
- Parar de fumar
- controlar estritamente o consumo de álcool
- tomar quaisquer medidas anti-hipertensivas de acordo com as instruções do seu médico
- participando de sessões regulares
A detecção precoce dos sintomas aumenta a eficácia do tratamento.
Escrito por Christian Nordqvist






