A doença cardíaca coronária refere-se a um estreitamento das artérias coronárias, os vasos sanguíneos que fornecem oxigênio e sangue para o coração. Também é conhecida como doença arterial coronariana. É uma das principais causas de doença e morte.
A doença cardíaca coronária (DAC) ocorre normalmente quando o colesterol se acumula nas paredes das artérias, criando placas. As artérias estreitam, reduzindo o fluxo sanguíneo para o coração. Às vezes, um coágulo pode obstruir o fluxo de sangue para o músculo cardíaco.
DAC comumente causa angina de peito (dor no peito), falta de ar, infarto do miocárdio ou infarto do miocárdio. É o tipo mais comum de doença cardíaca nos Estados Unidos, onde é responsável por 370.000 mortes a cada ano.
Fatos rápidos sobre doença cardíaca coronária:
- A doença coronariana foi responsável por 23,5% de todas as mortes nos EUA em 2008.
- De acordo com os Centros de Controle e Prevenção de Doenças (CDC), cerca de 735.000 americanos têm um ataque cardíaco a cada ano.
- Os sinais e sintomas de alerta incluem dor ou desconforto no peito e falta de ar.
- Exemplos de doença cardíaca coronária incluem angina e ataque cardíaco.
O que é doença coronariana?
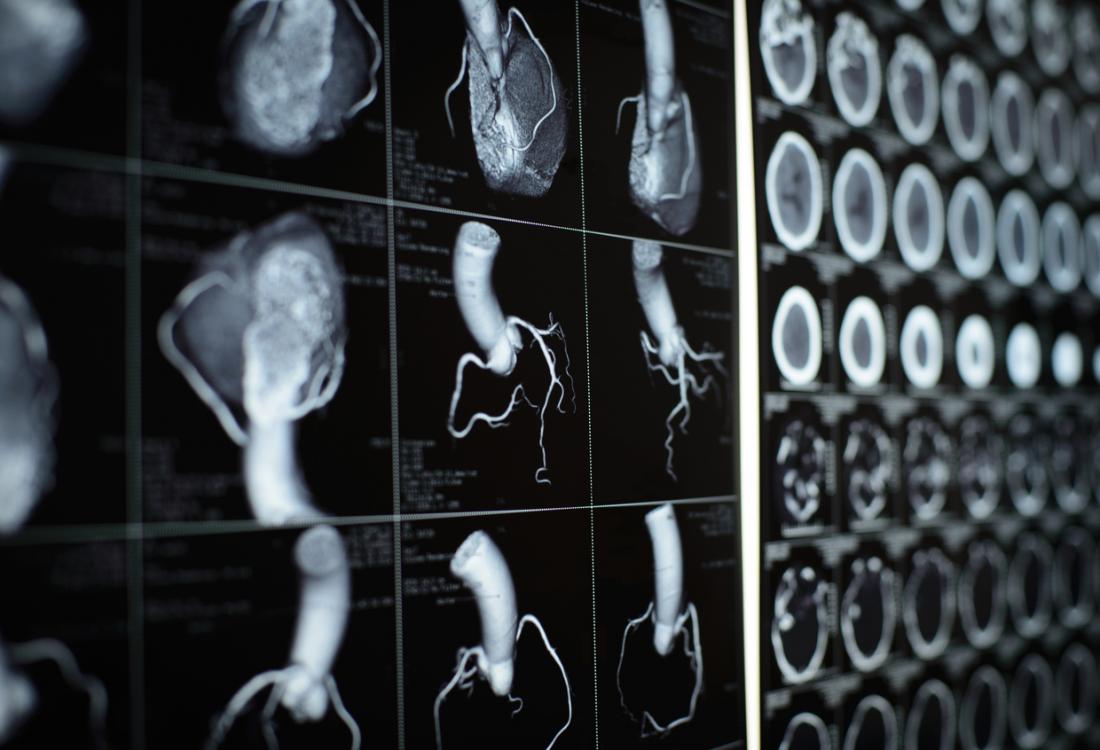
O coração é um músculo, aproximadamente do mesmo tamanho que um punho humano adulto. O sangue é bombeado do coração para os pulmões, onde é coletado oxigênio. Esse sangue rico em oxigênio é bombeado de volta para o coração e depois para os órgãos do corpo através das artérias.
O sangue então retorna ao coração através das veias e é bombeado para os pulmões novamente. Isso é chamado de circulação.
As artérias coronárias são a rede de vasos sanguíneos do coração. Eles existem na superfície do coração e fornecem oxigênio ao músculo cardíaco. Se as artérias coronárias se estreitam, o suprimento de sangue rico em oxigênio para o coração pode ficar muito baixo, especialmente durante a atividade física.
A princípio, essa redução no fluxo sangüíneo pode não produzir quaisquer sintomas, mas à medida que os depósitos de gordura, ou placas, se acumulam nas artérias coronárias, podem surgir sinais e sintomas.
Causas
Acredita-se que o CHD comece com lesão ou dano à camada interna de uma artéria coronária.
Esse dano faz com que os depósitos de placas de gordura se acumulem no local da lesão. Estes depósitos consistem em colesterol e outros produtos residuais celulares. O acúmulo é chamado aterosclerose.
Se as peças se romperem ou se romperem, as plaquetas irão se aglomerar na área, tentando reparar o vaso sanguíneo. Este grupo pode bloquear a artéria, reduzindo ou bloqueando o fluxo sanguíneo e levando a um ataque cardíaco.
Abaixo está um modelo 3-D de CHD, que é totalmente interativo.
Explore o modelo usando o mouse pad ou a tela sensível ao toque para entender mais sobre o CHD.
Sintomas
Angina
A seguir, são sintomas de angina:
- Dor no peito: As pessoas descrevem-no como um aperto, pressão, peso, aperto, queimação ou dor no peito. Geralmente começa atrás do esterno. A dor geralmente se espalha para o pescoço, mandíbula, braços, ombros, garganta, costas ou até mesmo os dentes.
- Sintomas relacionados: Outros sintomas incluem indigestão, azia, fraqueza, sudorese, náuseas, cólicas e falta de ar.
Existem vários tipos principais de angina:
- Angina estável: O desconforto pode durar por um curto período de tempo, e pode parecer gás ou indigestão. Acontece quando o coração está trabalhando mais do que o habitual, como durante o exercício. Tem um padrão regular. Isso pode acontecer durante meses ou anos. Descanso ou medicação pode aliviar os sintomas.
- Angina instável: geralmente é causada por coágulos sanguíneos na artéria coronária. Ocorre em repouso, é surpreendente, dura mais e pode piorar com o tempo.
- Angina variante: Esse tipo ocorre em repouso e geralmente é grave. Acontece quando há um espasmo em uma artéria que a faz apertar e estreitar, interrompendo o suprimento de sangue para o coração. Os gatilhos incluem exposição ao frio, estresse, medicamentos, fumo ou uso de cocaína.
Falta de ar (dispneia)
CHD pode levar a falta de ar. Se o coração e outros órgãos estão recebendo muito pouco oxigênio, o paciente pode começar a ofegar. Qualquer esforço pode ser muito cansativo.
Ataque cardíaco
Ataque cardíaco, ou infarto do miocárdio, acontece quando o músculo cardíaco não tem sangue suficiente e, portanto, oxigênio. O músculo morre e ocorre um ataque cardíaco.
Um ataque cardíaco geralmente ocorre quando um coágulo de sangue se desenvolve a partir de uma placa em uma das artérias coronárias. O coágulo, se for grande o suficiente, pode impedir o fornecimento de sangue ao coração. O coágulo sanguíneo é conhecido como trombose coronária.
Os sintomas de um ataque cardíaco incluem:
- desconforto no peito e dor leve, ou uma dor no peito esmagadora
- tosse
- tontura
- falta de ar
- cara parece cinza
- um sentimento geral de não estar bem e temer que a vida esteja chegando ao fim
- nausea e vomito
- inquietação
- transpiração e pele úmida
O primeiro sintoma é normalmente a dor no peito que se espalha para o pescoço, mandíbula, orelhas, braços e pulsos e, possivelmente, as omoplatas, as costas ou o abdômen.
Mudar de posição, descansar ou deitar não traz alívio. A dor é muitas vezes constante, mas pode ir e vir. Pode durar de alguns minutos a muitas horas.
Um ataque cardíaco é uma emergência médica. Pode resultar em morte ou dano permanente ao músculo cardíaco. Se alguém tiver sinais de ataque cardíaco, é crucial ligar imediatamente para os serviços de emergência.
Tratamento
O CHD não pode ser curado, mas com a tecnologia de hoje, ele pode ser gerenciado de forma eficaz.
O tratamento envolve mudanças no estilo de vida e, possivelmente, alguns procedimentos e medicamentos médicos.
Recomendações de estilo de vida incluem parar de fumar, comer uma dieta saudável e se exercitar regularmente.
Medicamentos incluem:
- Estatinas: Estes são os únicos medicamentos que demonstraram ter um impacto positivo sobre os resultados em CHD, mas se uma pessoa tem outro distúrbio de colesterol subjacente, eles podem não funcionar.
- Baixa dose de aspirina: reduz a coagulação do sangue, diminuindo o risco de angina ou um ataque cardíaco.
- Betabloqueadores: podem ser usados para reduzir a pressão arterial e os batimentos cardíacos, especialmente em pessoas que já tiveram um ataque cardíaco.
- Manchas, sprays ou comprimidos de nitroglicerina: controlam a dor no peito, reduzindo a demanda de sangue pelo coração, alargando as artérias coronárias.
- Inibidores da enzima conversora da angiotensina (ECA): reduzem a pressão arterial e ajudam a retardar ou interromper a progressão da DAC.
- Bloqueadores dos canais de cálcio: Isso aumentará as artérias coronárias, permitindo maior fluxo sanguíneo para o coração e reduzindo a hipertensão.
Cirurgia
A cirurgia pode abrir ou substituir artérias bloqueadas, se os vasos sanguíneos se tornaram muito estreitos ou se os sintomas não estão respondendo aos medicamentos:
- Cirurgia a laser: Isso envolve fazer vários pequenos orifícios no músculo cardíaco, que estimulam a formação de novos vasos sangüíneos.
- Cirurgia de bypass coronário: o cirurgião utiliza um vaso sanguíneo de outra parte do corpo para criar um enxerto que possa contornar a artéria bloqueada. O enxerto pode vir da perna ou de uma artéria interna da parede torácica.
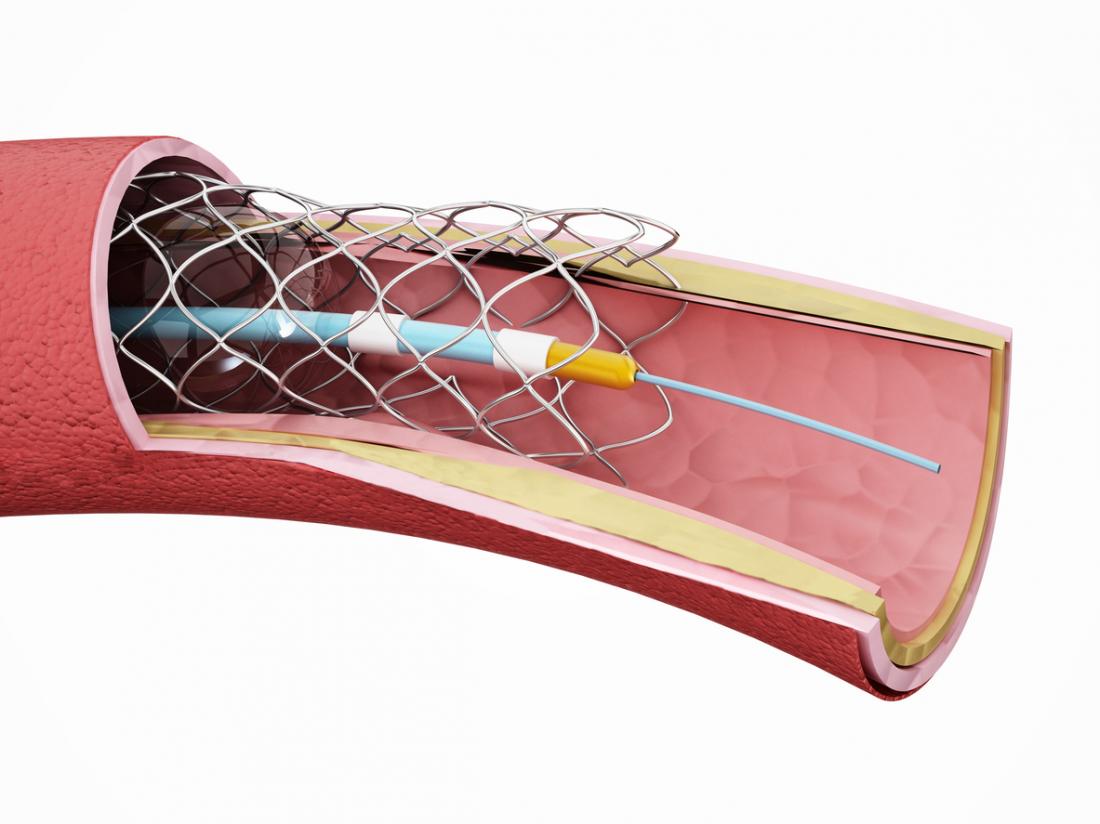
- Angioplastia e colocação de stent: Um cateter é inserido na parte estreita da artéria. Um balão vazio é passado através do cateter para a área afetada. Quando o balão é inflado, comprime os depósitos de gordura contra as paredes das artérias. Um stent, ou tubo de malha, pode ser deixado na artéria para ajudar a mantê-lo aberto.
Raramente, um transplante cardíaco pode ser realizado se o coração estiver muito danificado e o tratamento não estiver funcionando.
Prevenção
Controlar os níveis de colesterol no sangue reduz o risco de doença coronariana. Ser fisicamente ativo, limitar a ingestão de álcool, evitar o tabaco e consumir uma dieta saudável com açúcar e sal reduzidos pode ajudar.
Pessoas com DCC ou diabetes devem garantir que controlem essas condições seguindo as recomendações do médico.
Fatores de risco
Fumar aumenta o risco. O tabaco pode:
- Aumentar a inflamação e causar mais colesterol para depositar nas artérias coronárias.
- Uma mulher que fuma 20 cigarros por dia tem seis vezes mais chances de desenvolver DC do que uma mulher que nunca fumou.
- Homens que fumam regularmente são três vezes mais propensos a desenvolver CHD em comparação com homens que nunca fumaram.
Os seguintes fatores aumentam o risco:
- À medida que as pessoas envelhecem, o risco aumenta.
- Os homens têm maior probabilidade de desenvolver DCC, embora o risco para as mulheres ainda seja significativo, especialmente após a menopausa.
- Ter um pai que desenvolveu CHD antes dos 60 anos aumenta o risco de desenvolvê-lo.
- A hipertensão descontrolada, ou pressão alta, faz com que as artérias se tornem mais espessas e estreitas, reduzindo o fluxo sangüíneo.
- O colesterol elevado no sangue aumenta a chance de formação de placa, e isso torna a aterosclerose mais provável.
- A falta de exercício aumenta o risco, assim como a dieta pobre, incluindo o consumo de carne processada, gorduras trans e fast foods.
- Estresse emocional e mental a longo prazo tem sido associado a danos nas artérias.
- Componentes da síndrome metabólica, como diabetes tipo II e obesidade, estão ligados a um risco maior de desenvolver DCC.
Alguns fatores de risco não estão relacionados ao estilo de vida. Estes podem incluir:
- Altos níveis de homocisteína, um aminoácido produzido pelo organismo. Estudos associaram a uma maior incidência de DCC.
- Altos níveis de fibrinogênio, uma proteína do sangue envolvida no processo de coagulação do sangue. Níveis em excesso podem estimular o acúmulo de plaquetas, resultando na formação de coágulos.
Altos níveis de lipoproteína têm sido associados a um maior risco de doença cardiovascular e doença coronariana.
Diagnóstico
Exame físico, histórico médico e vários testes podem ajudar a diagnosticar DAC, incluindo:
- Eletrocardiograma (ECG): registra a atividade elétrica e os ritmos do coração.
- Holter monitor: Este é um dispositivo portátil que o paciente usa sob suas roupas por 2 dias ou mais. Ele registra toda a atividade elétrica do coração, incluindo os batimentos cardíacos.
- Ecocardiograma: Esta é uma ecografia que verifica o coração de bombeamento. Ele usa ondas sonoras para fornecer uma imagem de vídeo.
- Teste de estresse: isso pode envolver o uso de uma esteira ou medicação que enfatiza o coração.
- Cateterização coronária: Um corante é injetado nas artérias do coração através de um cateter que é inserido através de uma artéria, muitas vezes na perna ou no braço, até as artérias do coração. Um raio X detecta então pontos estreitos ou bloqueios revelados pelo corante.
- Tomografias computadorizadas: ajudam o médico a visualizar as artérias, detectar qualquer cálcio nos depósitos de gordura que estreitam as artérias coronárias e a caracterizar outras anormalidades cardíacas.
- Ventriculografia nuclear: Utiliza traçadores ou materiais radioativos para mostrar as câmaras cardíacas. O material é injetado na veia. Ela se liga aos glóbulos vermelhos e passa pelo coração. Câmeras especiais ou scanners rastreiam o movimento do material.
- Exames de sangue: podem medir os níveis de colesterol no sangue, especialmente em pessoas com mais de 40 anos, história familiar de problemas cardíacos ou relacionados ao colesterol, excesso de peso e pressão alta ou outra condição, como hipoatividade da tireóide. ou qualquer condição que possa elevar os níveis sanguíneos de colesterol.






